- Home
- Medicamentos
- Medicamentos de A-Z
- Femoston Conti 1Mg 5Mg C 28 Co...
- Bula de Femoston Conti 1Mg 5Mg C 28 Co...
para o que é indicado e para que serve?
Para que serve - Terapia Hormonal para mulheres com disfunções devido a menopausa natural ou cirurgicamente induzida.Continue lendo...
ofertas de Femoston Conti 1Mg 5Mg C 28 Comprimidos

ATENÇÃO: O texto abaixo deve ser utilizado apenas como uma referência secundária. É um registro histórico da bula, rótulo ou manual do produto. Este texto não pode substituir a leitura das informações que acompanha o produto, cujo fabricante podem mudar a formulação, recomendação, modo de uso e alertas legais sem que sejamos previamente comunicados. Apenas as informações contidas na própria bula, rótulo ou manual que acompanha o produto é que devem estar atualizadas de acordo com a versão comercializada porém, no caso de qualquer dúvida, consulte o serviço de atendimento ao consumidor do produto ou nossa equipe.
Para que serve
- Terapia Hormonal para mulheres com disfunções devido a menopausa natural ou cirurgicamente induzida.
- Prevenção da osteoporose pós-menopáusica.
- Terapia Hormonal para o alívio dos sintomas associados à deficiência estrogênica em mulheres com útero intacto. Prevenção da osteoporose pós-menopáusica em mulheres com útero intacto.
Contraindicação
- Em pacientes com carcinoma de mama conhecido , carcinoma endometrial ou outros tumores hormônio-dependentes.
- Doença hepática crônica ou aguda.
- História de doenças tromboembólicas venosas (por exemplo: trombose venosa profunda ou embolia pulmonar)
- Sangramento genital anormal.
- Gravidez ou suspeita de gravidez.
- Hipersensibilidade a qualquer um dos componentes da formulação.
Como usar
Uso Adulto
- Devem ser administrados por via oral, 1 compromido por dia sempre no mesmo horário.
- Durante os primeiros 14 dias consecutivos de um ciclo de 28 dias tomar um comprimido branco, e durante os 14 dias restantes tomar 1 comprimido cinza. Imediatamente após um ciclo de 28 dias, sem intervalos, iniciar o próximo ciclo de tratamento.
Precauções
Para o tratamento dos sintomas da pós-menopausa, a Terapia de Reposição Hormonal (TRH) deve ser iniciada somente para sintomas que afetem negativamente a qualidade de vida. Em todos os casos, uma avaliação cuidadosa dos riscos e benefícios deve ser feita, pelo menos anualmente, e a TRH somente deve ser continuada enquanto os benefícios superarem o risco.
As evidências quanto ao risco associado à TRH no tratamento de menopausa prematura são limitadas. Devido ao baixo risco absoluto em mulheres jovens, o equilíbrio entre benefícios e riscos para estas mulheres pode ser mais favorável do que para mulheres em idades mais avançadas.
Exame médico/ acompanhamento
Antes de iniciar ou reinstituir a TRH, deve-se realizar uma história clínica pessoal e familiar completa. O exame físico (incluindo pélvico e das mamas) deve ser orientado pela história e pelas contraindicações e precauções de uso. Durante o tratamento, exames periódicos são recomendados com uma frequência e natureza adaptadas para a mulher individualmente.
As mulheres devem ser orientadas sobre quais alterações nas mamas devem ser relatadas para o seu médico. Investigações, incluindo exames de imagem apropriados, por exemplo, mamografia, devem ser realizadas de acordo com as práticas clínicas recomendadas atualmente, modificadas de acordo com as necessidades clínicas de cada paciente.
Condições que precisam de supervisão
Se qualquer uma das condições seguintes estiverem presentes, tenha ocorrido previamente, e/ou tenha sido agravado durante a gravidez ou tratamento hormonal prévio, a paciente deve ser acompanhada atentamente. Deve ser levado em consideração que estas condições podem ocorrer novamente ou se agravar durante o tratamento com Estradiol + Didrogesterona (substância ativa) 1/10 em particular:
- Leiomioma uterino ou endometriose;
- Fatores de risco de desordens tromboembólicas (veja abaixo);
- Fatores de risco para tumores dependentes de estrógenos, por exemplo, hereditariedade em primeiro grau para câncer de mama;
- Hipertensão;
- Desordens hepáticas, por exemplo: adenoma hepático;
- Diabetes mellitus com ou sem envolvimento vascular;
- Colelitíase;
- Enxaqueca ou cefaleia (grave);
- Lupus eritematoso sistêmico;
- História de hiperplasia endometrial;
- Epilepsia;
- Asma;
- Otosclerose.
Razões para interromper a terapia imediatamente
Hiperplasia endometrial e carcinoma
Em mulheres com o útero intacto, o risco de hiperplasia endometrial e carcinoma é aumentado quando estrogênios são administrados isoladamente por períodos prolongados. O aumento relatado de risco de câncer endometrial entre pacientes usuários de estrogênio varia de 2 a 12 vezes quando comparado com os pacientes não usuárias, dependendo da duração do tratamento e da dose de estrogênio. Após o término do tratamento, o risco pode permanecer elevado por pelo menos 10 anos.
A adição de um progestagênio de forma periódica, por pelo menos 12 dias a cada 28 dias ou terapia combinada e contínua de estrogênio e progestagênio, em mulheres não-histerectomizadas, previne o risco excessivo associado à TRH apenas com estrogênios.
Sangramento intermenstrual e sangramentos de escape podem ocorrer durante os primeiros meses de tratamento. Se sangramento intermenstrual ou sangramentos de escape ocorrerem após um período do início da terapia, ou continuar após o tratamento ter sido descontinuado, a razão deve ser investigada. Isto pode incluir biópsia endometrial para excluir malignidade endometrial.
Câncer de mama
Evidências gerais sugerem um aumento no risco de câncer de mama em mulheres utilizando terapia combinada de estrogênio e progestagênio como também, possibilidade em mulheres utilizando TRH com estrogênio isolado, que é dependente da duração do tratamento com TRH.
Câncer de ovário
O câncer ovariano é mais raro que o câncer de mama. Evidências epidemiológicas de uma grande metaanálise sugerem um risco ligeiramente aumentado em mulheres tomando estrogênio isolado ou combinação , estrogênio – progestagênio para TRH, que se torna evidente dentro de 5 anos de uso e diminui ao longo do tempo após a interrupção. Em alguns outros estudos, incluindo o estudo WHI sugerem que o uso de TRH combinada pode estar associada a um risco similar ou levemente menor.
Tromboembolismo venoso (TEV)
- A TRH está associada a um risco de 1,3 a 3 vezes mais alto de desenvolvimento de tromboembolismo venoso (TEV), por exemplo, trombose venosa profunda ou embolia pulmonar. A ocorrência é maior no primeiro ano de TRH do que nos anos posteriores.
- Pacientes com estados trombofílicos conhecidos têm um risco maior de TEV e a TRH pode aumentar esse risco ainda mais. A TRH é, portanto, contraindicada para estes pacientes.
- Os fatores de risco geralmente reconhecidos para TEV incluem: uso de estrogênios, idade avançada, imobilização prolongada, grandes cirurgias, obesidade (Índice de Massa Corporal >30 kg/m2 ), gravidez/período pós-parto, lupus eritematoso sistêmico (LES) e câncer. Não há um consenso sobre o possível papel das veias varicosas no TEV.
- Como com todos os pacientes em pós-operatórios, medidas profiláticas precisam ser consideradas para prevenir o TEV pós-cirúrgico. Em casos de necessidade de imobilização prolongada após cirurgia eletiva, recomenda-se a suspensão temporária da TRH de 4 a 6 semanas antes da cirurgia. O tratamento não deve ser reiniciado até que a paciente tenha recuperado totalmente a sua mobilidade.
- Em mulheres sem histórico pessoal de TEV, mas com parentes de primeiro grau com histórico de trombose na idade jovem, a triagem pode ser recomendada após esclarecimento cuidadoso sobre suas limitações (apenas uma porção dos defeitos trombofílicos são identificados pela triagem).
- Se um defeito trombofílico é identificado em um membro da família e/ou o defeito é grave (por exemplo: antitrombina III, deficiência de proteína S ou proteína C ou uma combinação de defeitos) a TRH é contraindicada.
- Mulheres que já estejam em tratamento crônico com anticoagulantes requerem uma avaliação cuidadosa dos riscos-benefícios no uso de TRH.
- Se desenvolver TEV depois de iniciada a terapia, o medicamento deve ser descontinuado. As pacientes devem ser avisadas a contatar seu médico imediatamente caso sintam sintomas potencialmente tromboembólico (por exemplo: inchaço doloroso de uma perna, dor torácica súbita, dispneia).
Doença arterial coronariana (DAC)
Não há evidência em estudos clínicos controlados randomizados de proteção contra infarto do miocárdio em mulheres com ou sem DAC existente que receberam TRH combinada de estrogênio e progestagênio ou terapia com estrogênio isolados.
Acidente vascular cerebral (AVC) isquêmico
TRH combinada de estrogênio e progestagênio e terapia com estrogênios isolados estão associadas com um aumento de 1,5 vezes no risco de ataque isquêmico. O risco relativo não se alterou com a idade ou tempo desde a menopausa. Entretanto, como o risco limiar de ataque é fortemente dependente da idade, o risco de ataque em mulheres que utilizam a TRH geralmente aumentará com a idade.
Outras condições
Estrogênios podem causar retenção de fluidos, portanto, pacientes com disfunção renal ou cardíaca, devem ser observadas cuidadosamente.
Mulheres com hipertrigliceridemia preexistente devem ser acompanhadas de perto durante a reposição de estrogênio ou TRH, visto que, casos raros de grande aumento de triglicérides plasmáticos acompanhados de pancreatite foram relatados com terapia estrogênica em mulheres com esta condição.
Estrogênios aumentam a globulina de ligação da tiroxina (TBG), levando a um aumento na circulação de hormônio tireoidiano total, dosado por iodo ligado a proteína (PBI), níveis de T4 (método por coluna ou por radioimunoensaio) ou níveis de T3 (por radioimunoensaio). A recaptação de T3 residual é diminuída, refletindo o elevado nível de TBG. As concentrações de T3 e T4 livres permanecem inalteradas. Outras proteínas de ligação podem estar elevadas no soro, por exemplo, globulina de ligação de corticoide (CBG), globulina de ligação de hormônio sexual (SHBG) levando a um aumento da circulação de corticosteroides e esteroides sexuais, respectivamente. As concentrações de hormônio ativo livre ou biológico permanecem inalteradas. Outras proteínas plasmáticas podem estar aumentadas (substrato de renina/angiotensina, alfa-I-antitripsina, ceruloplasmina).
O uso de TRH não melhora a função cognitiva Há alguma evidência de risco aumentado de provável demência em mulheres que iniciaram o uso contínuo de TRH combinada ou terapia com estrogênios isolados após os 65 anos.
Pacientes com problemas hereditários raros de intolerância a galactose, como a deficiência de lactase de Lapp ou má absorção de glicose-galactose não devem usar este medicamento.
Estradiol + Didrogesterona (substância ativa), não é contraceptivo.
Fertilidade, gravidez e lactação
Categoria de risco na gravidez: C.
Estradiol + Didrogesterona (substância ativa) não é indicado durante a gravidez.
Se a gravidez ocorrer durante o tratamento com Estradiol + Didrogesterona (substância ativa) , o tratamento deverá ser descontinuado imediatamente.
Os resultados da maioria dos estudos epidemiológicos até a data relevantes para a exposição fetal inadvertida à combinação de estrogênios e progestagênios não indicaram nenhum efeito teratogênico ou fetotóxico.
Não existem dados suficientes sobre o uso de estradiol/didrogesterona em mulheres grávidas. Estradiol + Didrogesterona (substância ativa) 1/10 não é indicado durante a lactação.
Este medicamento não deve ser utilizado por mulheres grávidas sem orientação médica.
Efeitos na habilidade de dirigir veículos e/ou operar máquinas
Estradiol + Didrogesterona (substância ativa) não apresenta influência significativa na habilidade de conduzir e operar máquinas.
Excipientes: Este produto contém lactose monoidratda. Pacientes com problemas hereditários raros de intolerância à galactose, deficiência de lactase de Lapp ou má absorção de glicosegalactose, não devem utilizar esse medicamento.
Reações Adversas
As reações adversas mais comumente reportadas pelas pacientes tratadas com estradiol/didrogesterona em estudos clínicos foram dor de cabeça, dor abdominal, dor/sensibilidade nas mamas e dor nas costas.
Os seguintes efeitos adversos foram observados com a frequência indicada abaixo durante estudos clínicos (n=4929):
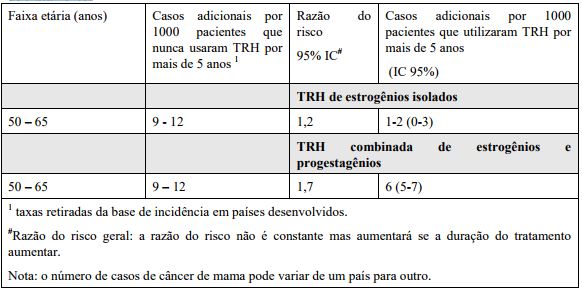
Risco de câncer de mama
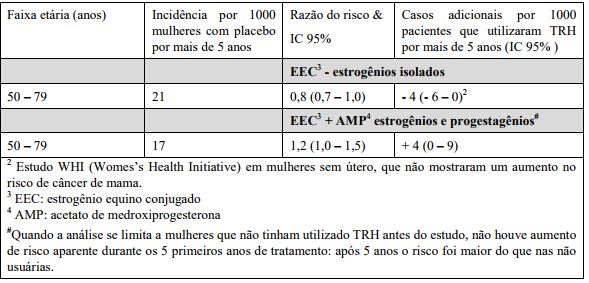
Um aumento de 2 vezes no risco de apresentar câncer de mama diagnosticado é reportado em mulheres que utilizaram terapia combinada de estrogênio e progestagênio por mais de 5 anos.
Qualquer aumento no risco de pacientes que utilizam a terapia de estrogênios isolados é substancialmente menor do que observado em pacientes que utilizam a terapia combinada de estrogênios e progestagênios.
O aumento de risco é dependente da duração do tratamento.
Resultados do principal estudo clínico randomizado e controlado por placebo (Estudo WHI) e o principal estudo epidemiológico (MWS) são apresentados a seguir.
Estudo MWS (Million Women Study) – Risco adicional estimado de câncer de mama após 5 anos de tratamento:
Estudo WHI (Womes’s Health Initiative) – Risco adicional de câncer de mama após 5 anos de tratamento
Risco de câncer endometrial (Mulheres pós-menopausa com útero intacto)
O risco de câncer endometrial é cerca de 5 em cada 1000 mulheres com útero intacto e que não utilizaram a TRH. Em mulheres com o útero intacto, o uso de TRH com estrogênios isolados não é recomendado porque este aumenta o risco de câncer endometrial. Dependendo da duração do tratamento e da dose utilizada de estrogênios isolados, o aumento de risco de câncer endometrial em estudos epidemiológicos, variou entre 5 e 55 casos diagnosticados a cada 1000 mulheres na faixa etária de 50 e 65 anos.
Adicionar um progestagênio à terapia com estrogênio isolado por no mínimo 12 dias por ciclo pode prevenir este risco aumentado. No estudo MWI o uso de TRH combinada (sequencial ou contínua) por 5 anos não aumentou o risco de câncer endometrial [RR de 1,0 (0,8 – 1,2)].
Câncer do ovário
O uso da TRH combinada ou com estrogênios isolados foi associado a um ligeiro aumento no risco de ter diagnóstico de câncer do ovário.
Uma meta-análise de 52 estudos epidemiológicos relataram um risco aumentado de câncer do ovário em mulheres que utilizam TRH comparado a mulheres que nunca utilizaram (RR 1,43, 95% IC 1,31 – 1,56). Para mulheres entre 50 e 54 anos com 5 anos de uso de TRH, isso resulta em cerca de 1 caso extra por 2000 usuárias. Em mulheres entre 50 e 54 anos que não estão utilizando TRH, cerca de 2 entre 2000 serão diagnosticadas com câncer de ovário ao longo de um período de 5 anos.
Risco de Tromboembolismo venoso
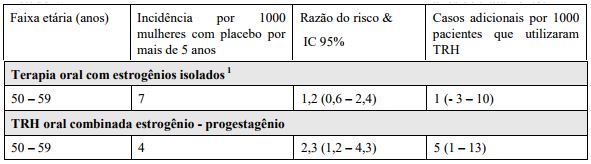
TRH está associada com um aumento de 1,3 a 3 vezes no risco de desenvolvimento de tromboembolismo venoso (TEV), ou seja, trombose venosa profunda ou embolismo pulmonar.
A ocorrência desses eventos é mais frequente entre no primeiro ano de uso da TRH. Os resultados dos estudos WHI são apresentados a seguir.
Estudo WHI (Womes’s Health Initiative) – Risco adicional de TEV após 5 anos de tratamento:
1 Estudo em mulheres sem útero.
Risco de Doença Arterial Coronariana
O risco de doença arterial coronariana é levemente aumentado em pacientes com 60 anos ou mais utilizando TRH combinada. Risco de Acidente Vascular Cerebral Isquêmico O uso da terapia combinada ou com estrogênios isolados está associado a um aumento de 1,5 vezes no risco de ataque isquêmico.
O risco de ataque hemorrágico não é aumentado durante o uso da TRH. O risco relativo não é dependente da idade ou da duração do tratamento, mas como o risco limiar é fortemente dependente da idade, o risco geral de ataque em mulheres que utilizam TRH aumentará com a idade.
Estudo WHI (Womes’s Health Initiative) combinado – Risco adicional de AVC isquêmico4 após 5 anos de tratamento:
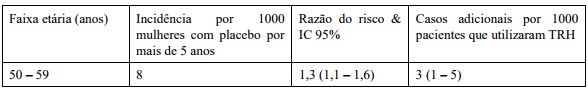 4 Nenhuma diferenciação foi feita entre acidente vascular cerebral isquêmico e hemorrágico.
4 Nenhuma diferenciação foi feita entre acidente vascular cerebral isquêmico e hemorrágico.
Outras reações adversas foram relatadas em associação ao tratamento com estrogênio / progestagênio (incluindo estradiol/didrogesterona):
Interação Medicamentosa
Não foram realizados estudos de interação medicamentosa.
Casos em que a eficácia dos estrogênios e progestagênios pode ser prejudicada:
O metabolismo dos estrogênios pode ser aumentado pelo uso concomitante de substâncias que sabidamente induzem o aumento de enzimas metabolizadoras de medicamentos, especialmente enzimas P450, 2B6, 3A4, 3A5 e 3A7, tais como anticonvulsivantes (por exemplo: fenobarbital, carbamazepina, fenitoína) e anti-infecciosos (por exemplo: rifampicina, rifabutina, nevirapina, efavirenz).
Ritonavir e nelfinavir, embora reconhecidos como fortes inibidores do CYP450, 3A4, 3A5, 3A7, apresentam propriedades indutoras quando utilizados concomitantemente com hormônios esteróides.
Preparados contendo Erva de São João (Hypericum perforatum) podem induzir o metabolismo de estrogênios e progestagênios via CYP450, 3A4.
Clinicamente, o aumento do metabolismo de estrogênios e progestagênios podem levar a redução do efeito e mudanças no padrão de sangramento uterino.
Os estrogênios podem interferir com o metabolismo de outros fármacos:
Estrogênios, por si podem inibir as enzimas metabolizadoras de medicamentos CYP450 através da inibição competitiva. Isto é considerado particularmente para substratos com um índice terapêutico estreito, como: Tacrolimus e ciclosporina A (CYP450 3A4, 3A3); Fentanil (CYP450 3A4) Teofilina (CYP450 1A2).
Clinicamente isto pode levar a um aumento do nível plasmático das substâncias em questão até concentrações tóxicas. Portanto, o acompanhamento cuidadoso do medicamento por um longo período de tempo pode ser indicado, assim como uma diminuição da dose de tacrolimus, fentanil, ciclosporina A e teofilina podem ser necessários.
Ação da Substância
Resultados de Eficácia
Comprimidos Revestidos 1/10 mg
Alívio dos sintomas de deficiência de estrogênio e padrões de sangramento.
Alivio dos sintomas da menopausa foram alcançados durante as primeiras semanas de tratamento. Sangramento programado ocorreu em 76% das mulheres com a média de 5 dias de duração. A interrupção do sangramento normalmente começa na média no dia 28 do ciclo. Sangramento não programado (sangramento ou spotting de escape) apareceram em 23% das mulheres durante os primeiros 3 meses de terapia e em 15% das mulheres durante 10-12 meses de tratamento. Amenorreia (ausência de sangramento ou sangramento de escape) ocorreu em 21% dos ciclos durante o primeiro ano de tratamento.
Comprimidos Revestidos 1/5 mg
Alívio dos sintomas de deficiência de estrogênio e padrões de sangramento.
Alivio dos sintomas da menopausa foram alcançados durante as primeiras semanas de tratamento.
Amenorreia foi relatada por 88% das mulheres durante 10-12 meses de tratamento. Sangramento irregular ou sangramento não programado (sangramento ou spotting de escape) ocorreu em 15% das mulheres durante os primeiros 3 meses de tratamento e em 12% das mulheres durante 10-12 meses de tratamento.
Características Farmacológicas
O princípio ativo 17-beta-estradiol é química e biologicamente idêntico ao estradiol endógeno humano. O estradiol supre a diminuição da produção do estrogênio em mulheres na menopausa, aliviando os sintomas da menopausa. Os estrogênios previnem a perda óssea relacionada à menopausa ou em mulheres ooforectomizadas. A didrogesterona é um progestagênio oralmente ativo com atividade comparável à da progesterona administrada por via parenteral. Como os estrógenos promovem o crescimento do endométrio, estrógenos não opostos aumentam o risco de hiperplasia e câncer de endométrio. A adição de um progestagênio reduz significativamente o risco induzido por estrógenos de hiperplasia endometrial em mulheres não histerectomizadas.
Propriedades farmacocinéticas
Comprimidos Revestidos 1/10
Comprimidos Revestidos 1/5
informações complementares
| Fabricante |
| ABBOTT |
| Princípio ativo |
| Didrogesterona + Estradiol Hemi-Hidratado |
| Categoria do medicamento |
| Medicamentos de A-Z |
FEMOSTON CONTI 1MG 5MG C 28 COMPRIMIDOS É UM MEDICAMENTO, NÃO USE SEM PRESCRIÇÃO MÉDICA E ORIENTAÇÃO DO FARMACÊUTICO. AO PERSISTIREM OS SINTOMAS, O MÉDICO DEVERÁ SER CONSULTADO.
