Comparamos o preço de Traxonol - 100Mg 4 Comprimidos, veja o menor preço

R$ 7,75
ISimilar Intercambiável
6
ofertasMelhores preços a partir de R$ 7,75 até R$ 27,99
Menor preço
vendido por Drogaria Nova Esperança
economize
72.31%
R$ 7,75
Mais de 47 anos de tradição, loja RA1000 e Ebit Diamante!
vendido por Drogaria Primus
economize
60.59%
R$ 11,03
Entregas em todo Brasil, parcelamentos até 6x sem juros!
vendido por Pague Menos
economize
39.66%
R$ 16,89
vendido por Drogaria São Paulo
economize
35.73%
R$ 17,99
Dúvidas quanto ao Preço ou Frete? Clique e vá direto ao site da Farmácia.
vendido por Drogarias Pacheco
economize
31.80%
R$ 19,09
Dúvidas quanto ao Preço ou Frete? Clique e vá direto ao site da Farmácia.
vendido por Drogaria Araújo
R$ 27,99
Para que serve
- É indicada para candidíase orofaringeana, candidíase vaginal, tinea corporis, tinea cruris, tinea pedis e tinea versicolor.
Contraindicação
- Durante gravidez e Lactação.
- Hipersensibilidada à fórmula.
- Pacientes com insuficiência cardíaca ou Hepatopatias.
- CRianças menores de 12 anos.
Como usar
Uso Oral
Adultos
- Candidíase vaginal: 200 mg, em dose única diária, durante 3 dias.
- Pitiríase versicolor: 200 mg, em dose única diária, durante 5 dias.
- Candidíase orofaringeana: 100 a 200 mg, em dose única diária, por duas semanas.
- Tinea corporis, Tinea cruris: 100 mg, em dose única diária, por semanas.
- Tinea pedis, Tinea manuum: 100 mg, em dose única diária por 30 dias.
Precauções
O QUE DEVO SABER ANTES DE USAR ESTE MEDICAMENTO Informe seu médico se você estiver usando qualquer outro medicamento, pois o uso em conjunto com alguns medicamentos pode ser prejudicial Você deve informar ao seu médico se possui algum problema de fígado, pois pode ser necessário ajustar a dose de Traxonol Você deve parar de tomar Traxonol e procurar seu médico imediatamente se qualquer dos seguintes sintomas aparecer durante o tratamento com Traxonol: falta de apetite, náuseas, vômitos, fadiga, dor abdominal, coloração amarelada da pele ou dos olhos, fezes claras ou urina muito escura Se for necessário que você tome Traxonol, seu médico poderá solicitar monitoramento sanguíneo constante Esta ação tem como objetivo descartar distúrbios hepáticos em tempo hábil, já que estes distúrbios podem ocorrer muito raramente Você deve informar ao seu médico se possui algum problema no coração Informe imediatamente ao seu médico se apresentar falta de ar, aumento de peso inesperado, inchaço das pernas, fadiga não usual, ou se você começar a acordar durante a noite, pois estes podem ser sintomas de insuficiência cardíaca Você deve informar ao seu médico se possui algum problema no rim, pois pode ser necessário ajustar a dose de Traxonol Informe ao seu médico ou procure assistência médica imediatamente se você apresentar uma reação alérgica grave (caracterizada por erupção de pele significativa, coceira, urticária, dificuldade para respirar e/ou inchaço da face) durante o tratamento com Traxonol Pare de tomar Traxonol e informe ao seu médico imediatamente se você se tornar muito sensível à luz solar Pare de tomar Traxonol e informe ao seu médico imediatamente se você apresentar um problema de pele grave, como erupção disseminada com descamação da pele e bolhas na boca, olhos e genitais, ou uma erupção com pequenas pústulas ou bolhas Pare de tomar Traxonol e informe ao seu médico imediatamente se você apresentar qualquer sensação de formigamento, diminuição da sensibilidade ou fraqueza nos membros ou outros problemas com os nervos dos braços ou pernas Informe ao seu médico se você já apresentou reação alérgica a Traxonol ou a outro antifúngico Antes de iniciar o tratamento com Traxonol, informe ao seu médico se você apresenta fibrose cística Informe ao seu médico se você for um paciente neutropênico (apresentar número de neutrófilos sanguíneos abaixo do normal), com AIDS ou transplantado Pode ser necessário adaptar a dose de Traxonol V 02_08/2015 Pare de tomar Traxonol e informe ao médico imediatamente se você apresentar qualquer sintoma de perda da audição Em casos muito raros, pacientes tomando Traxonol relataram perda temporária ou permanente da audição Informe ao seu médico se sua visão se tornar turva ou se você tiver visão dupla, ouvir um zumbido no ouvido, perder a capacidade de controlar a urina ou urinar muito mais do que o normal Pacientes com risco de vida imediato por infecção fúngica sistêmica Devido às propriedades farmacocinéticas, Traxonol não é recomendado para iniciar o tratamento em pacientes que apresentarem risco de morte imediato por infecção fúngica sistêmica Gravidez Você não deve usar Traxonol durante a gravidez Se você está em idade que pode engravidar, tome medidas contraceptivas adequadas para não ficar grávida enquanto estiver tomando o medicamento Como Traxonol permanece no organismo durante algum tempo após o término do tratamento, você deve continuar a usar algum método anticoncepcional até o próximo ciclo menstrual depois da interrupção do Traxonol Amamentação Você deve informar ao médico se está amamentando, pois pequenas quantidades do medicamento podem estar presentes no leite materno Este medicamento não deve ser utilizado por mulheres grávidas sem orientação médica ou do cirurgião-dentista Efeito sobre a capacidade de dirigir veículos e utilizar máquinas Algumas vezes Traxonol pode causar tontura, visão turva/ dupla ou perda da audição Se você apresentar estes sintomas, você não deve dirigir ou operar máquinas Medidas gerais de higiene devem ser observadas para controlar fontes de infecção e de reinfecção Atenção diabéticos: contém açúcar
Reações Adversas
QUAIS OS MALES QUE ESTE MEDICAMENTO PODE ME CAUSAR Reações adversas relatadas por ?1% dos pacientes tratados com itraconazol cápsulas em estudos clínicos: Distúrbios do sistema nervoso: Dor de cabeça Distúrbios gastrintestinais: Náusea, dor abdominal Reações adversas relatadas por < 1% dos pacientes tratados com itraconazol cápsulas em estudos clínicos: Infecções e infestações: Rinite (inflamação do nariz), sinusite (inflamação dos seios paranasais), infecção do trato respiratório superior Distúrbios do sistema linfático e do sangue: Leucopenia (redução no número de leucócitos, que são células do sangue) Distúrbios do sistema imunológico: Hipersensibilidade (alergia) V 02_08/2015 Distúrbios do sistema nervoso: Disgeusia (diminuição do senso do paladar), hipoestesia (perda ou diminuição de sensibilidade em determinada região do organismo), parestesia (sensações anormais de formigamento, picada, queimadura) não causadas por estímulo exterior ao corpo Distúrbios do ouvido e do labirinto: Tinido Distúrbios gastrintestinais: Constipação, diarreia, dispepsia (dificuldade de digestão), flatulência, vômito Distúrbios hepatobiliares: Função hepática anormal, hiperbilirrubinemia (concentração anormalmente alta de bilirrubina no sangue) Distúrbios da pele e tecido subcutâneo: Coceira, erupção cutânea, urticária (placas avermelhadas na pele que causam muita coceira e/ou sensação de queimação) Distúrbios urinários e renais: Polaciúria (aumento da frequência urinária) Distúrbios das mamas e do sistema reprodutivo: Disfunção erétil, distúrbio da menstruação Distúrbios gerais e condições no local de administração: Edema (inchaço) Experiência pós-comercialização Em adição às reações adversas relatadas durante os estudos clínicos e listadas anteriormente, as seguintes reações adversas foram relatadas durante a experiência pós-comercialização: Reação muito rara (ocorre em menos de 0,01% dos pacientes que utilizam este medicamento): Distúrbios do sistema imunológico: Doença do soro, edema angioneurótico (inchaço generalizado), reação anafilática Distúrbios metabólicos e nutricionais: Hipertrigliceridemia (aumento de triglicérides no sangue) Distúrbios do sistema nervoso: Tremor Distúrbios oftalmológicos: Distúrbios visuais (incluindo visão dupla e visão turva) Distúrbios do ouvido e do labirinto: Perda transitória ou permanente da audição Distúrbios cardíacos: Insuficiência cardíaca congestiva Distúrbios respiratórios, torácicos e do mediastino: dispneia (falta de ar) Distúrbios gastrintestinais: Pancreatite (inflamação do pâncreas) Distúrbios hepatobiliares: Hepatotoxicidade grave (incluindo alguns casos de insuficiência hepática aguda fatal) Distúrbios de pele e do tecido subcutâneo: Necrólise epidérmica tóxica (reações cutâneas graves que acometem a pele e a membrana mucosa), síndrome de Stevens-Johnson (reação alérgica grave do organismo a um medicamento ou uma infecção), pustulose exantemática generalizada aguda (reação alérgica grave do organismo a um medicamento caracterizado pelo aparecimento de pústulas), eritema multiforme (inflamação da pele, caracterizada por lesões avermelhadas, vesículas e bolhas), dermatite esfoliativa (inflamação grave na pele caracterizada por vermelhidão e descamação da pele), vasculite leucocitoclástica, alopecia (queda de cabelo), fotossensibilidade Exames laboratoriais: Aumento da creatina fosfoquinase sanguínea Você deve informar ao seu médico se qualquer uma dessas reações adversas se tornar grave, ou se você apresentar qualquer reação adversa não listada nesta bula Informe ao seu médico, cirurgião-dentista ou farmacêutico o aparecimento de reações indesejáveis pelo uso do medicamento Informe também à empresa através do seu serviço de atendimento 9
Em geral, você poderá ter as reações adversas mencionadas nesta bula V 02_08/2015 No caso de ingestão excessiva acidental, devem ser adotadas medidas adequadas de suporte Se considerado apropriado, pode ser dado carvão ativado O itraconazol não pode ser removido por hemodiálise Não há antídoto específico Em caso de uso de grande quantidade deste medicamento, procure rapidamente socorro médico e leve a embalagem ou bula do medicamento, se possível Ligue para 0800 722 6001, se você precisar de mais orientações VENDA SOB PRESCRIÇÃO MÉDICA N º do lote, Data de Fabricação e Prazo de Validade: VIDE CARTUCHO Registro M S nº 1 5423 0009 Farm Resp : Rafaella C A Chimiti - CRF-GO n° 4262 GeoLab Indústria Farmacêutica S/A VP 1B QD 08-B Módulos 01 a 08 DAIA - Anápolis - GO www geolab com br CNPJ: 03 485 572/0001-04 Indústria Brasileira SAC: 0800 701 6080 Esta bula foi atualizada conforme Bula Padrão aprovada pela Anvisa em 02/06/2015 V 02_08/2015 Anexo B Histórico de Alteração para a Bula Dados da submissão eletrônica Dados da petição/Notificação que altera a bula Dados das alterações de bulas Data do expediente Número expediente Assunto Data do expediente Número expediente Assunto Data da Aprovação Itens de bula Versões (VP/VPS)
Composição
COMPOSIÇÃO Cada cápsula dura contém: itraconazol 100mg Excipientes: sacarose, hipromelose, ácido poli2-(dimetilamino) etilmetacrilatocobutilmetacrilato, macrogol, corante azul brilhante FCF, corante vermelho DC 33, metilparabeno, gelatina, corante azorubina FDC, corante vermelho FDC 40 e água purificada 1
- Composição 4 O que devo saber antes de usar este medicamento 8 Quais os males que este medicamento pode me causar VP 100 MG CAP GEL DURA CT BL AL PLAS TRANS X 04 100 MG CAP GEL DURA CT BL AL PLAS TRANS X 15
Superdosagem
O QUE FAZER SE ALGUÉM USAR UMA QUANTIDADE MAIOR DO QUE A INDICADA DESTE MEDICAMENTO Se você tomar uma grande quantidade do medicamento acidentalmente, deve procurar um médico imediatamente
Interação Medicamentosa
O itraconazol é metabolizado principalmente pela CYP3A4. Outras substâncias que compartilham desta via metabólica ou que modificam a atividade da CYP3A4 podem influenciar a farmacocinética do itraconazol. De maneira semelhante, o itraconazol pode modificar a farmacocinética de outras substâncias que compartilham desta via metabólica. O itraconazol é um inibidor potente da CYP3A4 e inibidor da glicoproteína-P. Durante o uso concomitante com outro medicamento, recomenda-se que a respectiva bula seja consultada quanto às informações relacionadas à via metabólica e à possível necessidade de ajustar as doses.
Medicamentos que podem diminuir as concentrações plasmáticas de itraconazol
Medicamentos que reduzem a acidez gástrica (por exemplo, medicamentos que neutralizam a acidez, tais como o hidróxido de alumínio ou supressores da secreção ácida, como antagonistas de receptores H2 e inibidores de bomba de prótons) prejudicam a absorção do itraconazol das cápsulas. Recomenda-se que estes medicamentos sejam usados com cautela quando são coadministrados com este medicamento:
- É recomendado que o itraconazol seja administrado com uma bebida ácida (como refrigerante não dietético à base de cola) durante o tratamento concomitante com medicamentos que reduzem a acidez gástrica.
- É recomendado que os medicamentos que neutralizam a acidez (como hidróxido de alumínio) sejam administrados pelo menos 1 hora antes ou 2 horas após a administração deste medicamento.
- Durante a administração concomitante, recomenda-se que a atividade antifúngica seja monitorada e que a dose de itraconazol seja aumentada, se necessário.
A administração concomitante de itraconazol com indutores enzimáticos potentes da CYP3A4 pode diminuir a biodisponibilidade de itraconazol e hidróxi-itraconazol em tal extensão que a eficácia pode ser reduzida. Por exemplo:
Antibacterianos:
Isoniazida, rifabutina, rifampicina.
Anticonvulsivantes:
Carbamazepina, fenobarbital, fenitoína.
Antivirais:
Efavirenz, nevirapina.
Portanto, a administração de indutores enzimáticos potentes da CYP3A4 com o itraconazol não é recomendada.
Recomenda-se que o uso destes medicamentos seja evitado a partir de duas semanas antes e durante o tratamento com itraconazol, exceto se os benefícios superarem o risco de potencial redução da eficácia do itraconazol.
Durante a administração concomitante, é recomendável monitorar a atividade antifúngica e, se necessário, aumentar a dose de itraconazol.
Medicamentos que podem aumentar as concentrações plasmáticas de itraconazol
Os inibidores potentes de CYP3A4 podem aumentar a biodisponibilidade do itraconazol. Por exemplo:
Antibacterianos:
Ciprofloxacino, claritromicina, eritromicina.
Antivirais:
Darunavir potencializado com ritonavir, fosamprenavir potencializado com ritonavir, indinavir, ritonavir e telaprevir.
Recomenda-se que estes medicamentos sejam utilizados com cautela quando coadministrados com itraconazol cápsulas. Recomenda-se que os pacientes que precisam tomar itraconazol concomitantemente com inibidores potentes da CYP3A4 sejam monitorados cuidadosamente para sinais e sintomas do aumento ou prolongamento dos efeitos farmacológicos do itraconazol e, se necessário, a dose de itraconazol pode ser diminuída. Quando apropriado, recomenda-se determinar as concentrações plasmáticas do itraconazol.
Medicamentos que podem ter sua concentração plasmática aumentada pelo itraconazol
O itraconazol e seu principal metabólito, hidróxi-itraconazol, podem inibir o metabolismo de medicamentos metabolizados pela CYP3A4 e podem inibir o transporte de medicamentos pela glicoproteína-P, o que pode resultar em aumento das concentrações plasmáticas destes medicamentos e/ou de seus metabólitos ativos quando eles são administrados com o itraconazol. Estas concentrações plasmáticas elevadas podem aumentar ou prolongar tanto os efeitos terapêuticos como os efeitos adversos destes medicamentos. Os medicamentos metabolizados pela CYP3A4 conhecidos por prolongarem o intervalo QT podem ser contraindicados com o itraconazol, pois tal combinação pode levar a taquiarritmias ventriculares, incluindo ocorrências de Torsade de Pointes, uma arritmia potencialmente fatal. Uma vez que o tratamento seja interrompido, as concentrações plasmáticas do itraconazol diminuem para níveis quase indetectáveis dentro de 7 a 14 dias, dependendo da dose e da duração do tratamento.
Em pacientes com cirrose hepática ou em indivíduos recebendo inibidores da CYP3A4, o declínio das concentrações plasmáticas pode ser ainda mais gradual. Isto é particularmente importante ao iniciar o tratamento com medicamentos cujo metabolismo seja afetado pelo itraconazol.
As interações medicamentosas são classificadas como se segue:
- Contraindicado: sob nenhuma circunstância coadministrar o medicamento com o itraconazol e até duas semanas após a descontinuação do tratamento com itraconazol.
- Não recomendado: é recomendado que o uso do medicamento seja evitado durante e até duas semanas após a descontinuação do tratamento com itraconazol, exceto se os benefícios superarem os riscos potencialmente aumentados de efeitos colaterais. Se não for possível evitar a coadministração, recomenda-se monitoramento clínico dos sinais ou sintomas de efeitos aumentados, prolongados ou adversos do medicamento com o qual interagiu e sua dose deve ser reduzida ou interrompida, se necessário. Quando apropriado, recomenda-se que as concentrações plasmáticas sejam mensuradas.
- Uso com cautela: o monitoramento cuidadoso é recomendado quando o medicamento é coadministrado com itraconazol. Neste caso, é recomendado que os pacientes sejam monitorados cuidadosamente para sinais e sintomas de efeitos aumentados, prolongados ou adversos do medicamento com o qual interagiu e sua dose seja reduzida, se necessário. Quando apropriado, recomenda-se que as concentrações plasmáticas sejam mensuradas.
Exemplos de medicamentos que podem ter suas concentrações plasmáticas aumentadas pelo itraconazol, apresentados por classe terapêutica com a recomendação em relação à administração concomitante com itraconazol:
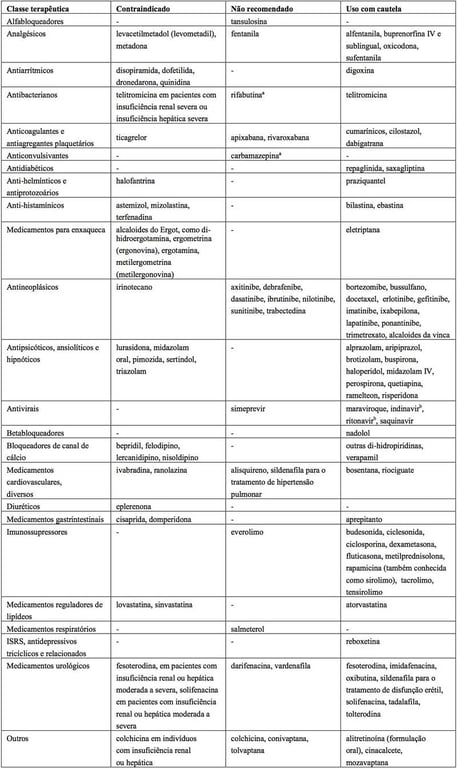
a Vide também em Medicamentos que podem diminuir as concentrações plasmáticas do itraconazol.
b Vide também em Medicamentos que podem aumentar as concentrações plasmáticas do itraconazol.
Medicamentos que podem ter suas concentrações plasmáticas diminuídas pelo itraconazol
A coadministração de itraconazol com o AINE meloxicam pode diminuir as concentrações plasmáticas de meloxicam. Recomenda-se cautela ao usar meloxicam com itraconazol, devendo-se monitorar seus efeitos ou efeitos adversos e, se necessário, adaptar a dose de meloxicam.
População pediátrica
Os estudos de interação foram conduzidos apenas em adultos.
Interação Alimentícia
Não há relatos até o momento.
Ação da Substância
Resultados de eficácia
Dermatofitoses
Em um estudo multicêntrico envolvendo 2.741 pacientes com infecções por dermatófitos, no qual os pacientes foram tratados durante 15 ou 30 dias com 100 mg de itraconazol diariamente, a taxa de resposta foi de 93% para o tratamento de Tinea corporis/Tinea cruris durante 15 dias. A resposta ao tratamento em pacientes com Tinea pedis/Tinea manus foi de 85% e 86% em grupos tratados durante 15 e 30 dias, respectivamente. O tempo mediano para o início da melhora clínica foi de 7 a 8 dias.
Um estudo duplo-cego, controlado com placebo utilizando 50 mg de itraconazol demonstrou uma taxa de cura significativamente superior ao placebo. Comparando-se 50 mg e 100 mg administrados diariamente até obter-se a cura clínica em 173 pacientes com 185 locais de infecção (91 casos de Tinea corporis/cruris, 94 casos de Tinea pedis/mannum) observou-se que ambos foram efetivos com resposta = 80% em todos os grupos tratados, sendo que os pacientes recebendo 100 mg diários manifestaram sinais de melhora mais rápido.
Criptococose
Foi descrito o uso de 200 mg de itraconazol duas vezes/dia em 48 pacientes com infecções criptococócicas. Entre os 28 pacientes avaliáveis com meningite criptococócica, 24 tinham AIDS. Dezoito dos 28 pacientes obtiveram resposta completa (resolução clínica e culturas do líquor negativas); seis pacientes tiveram resposta parcial e em quatro a terapia falhou. Respostas parciais ou falhas estavam associadas com falhas de tratamentos antifúngicos prévios, doença grave, baixas concentrações séricas de itraconazol ou resistência do micro-organismo.
Aspergilose
Aspergilose invasiva é mais frequentemente observada em pacientes imunocomprometidos e está associada com alta morbidade e mortalidade. Em três séries, um total de 54 pacientes com aspergilose invasiva foi tratado com 100 a 400 mg de itraconazol diariamente. Praticamente todos os pacientes estavam imunocomprometidos. No geral, 42 pacientes foram considerados curados após o tratamento com itraconazol.
Em uma visão geral e experiências utilizando itraconazol para tratar micoses sistêmicas, 78% dos pacientes (n = 60) diagnosticados com aspergilose invasiva obtiveram melhora através do tratamento com itraconazol, 53% ficaram curados ou melhoraram significativamente e 25% obtiveram uma melhora moderada, com doses diárias de 200 mg por um período de duração de 4 meses.
Blastomicose
Quarenta e oito pacientes com cultura ou histopatologia com evidência de blastomicose foram tratados com doses diárias de 200 a 400 mg de itraconazol. O tratamento foi considerado um sucesso em 43 pacientes (89,5%) e teve duração mediana de 6,2 meses.
Paracoccidioidomicose
Entre 51 pacientes tratados com 50 ou 100 mg de itraconazol diariamente durante 6 a 12 meses, foi observada cura clínica ou melhora significativa dos sintomas em 100% dos pacientes.
Pitiríase versicolor
Um estudo envolveu 60 pacientes com pitiríase versicolor, os quais foram escolhidos randomicamente e divididos em 3 grupos de 20 pacientes cada. Fez-se uma avaliação clínica e micológica antes do tratamento e no 7° e 28° dias após o tratamento. Doses de 400 mg/dia durante 3 dias e 200 mg/dia durante 5 dias foram consideradas eficazes para o tratamento da pitiríase versicolor.
Em um estudo multicêntrico aberto, não comparativo, foram analisados 333 pacientes que receberam duas cápsulas de 100 mg de itraconazol, por via oral, uma vez ao dia durante cinco dias. Os pacientes foram submetidos a avaliações clínica e micológica no pré- tratamento e 30 dias após o término do tratamento. Observou-se cura micológica em 93,7% dos casos.
Candidíase vaginal
Um estudo multicêntrico, simples-cego, randomizado com um grupo paralelo foi realizado utilizando 200 mg de itraconazol duas vezes ao dia em 109 pacientes com candidíase vaginal. A cura micológica após uma semana de tratamento foi alcançada em 74% das pacientes tratadas com itraconazol. Um número significativamente maior de pacientes preferiu o tratamento com itraconazol ao tratamento prévio recebido.
Pacientes com candidíase vulvovaginal aguda micologicamente confirmada (n = 229) foram randomicamente distribuídas para receber: 200 mg de itraconazol duas vezes ao dia durante 1 dia, comparativo oral ou comparativo tópico. Obteve-se cura micológica em 96% das pacientes pertencentes ao grupo itraconazol, comprovando sua eficácia no tratamento da candidíase vaginal aguda.
Foram estudadas 101 pacientes portadoras de candidíase vaginal, confirmadas clínica e micologicamente em um estudo multicêntrico aberto, comparativo e ao acaso. A dose de itraconazol foi 200 mg, duas vezes ao dia, por um dia. No 28° dia, os resultados mostraram que 70% das mulheres no grupo com itraconazol estavam clínica e micologicamente curadas enquanto que no grupo comparativo esta resposta foi de 40%. Considerando-se somente a cura micológica, o percentual foi de 84%.
Candidíase oral e esofágica
Foi estudada a atividade do itraconazol e de outro agente com atividade antifúngica em 111 pacientes HIV positivos com candidíase oral e esofágica. Os pacientes foram randomicamente distribuídos para receber 200 mg/dia de itraconazol ou 200 mg de cetoconazol duas vezes/dia durante 28 dias, em um estudo duplo-cego. Após uma semana de tratamento, 75% e 82% dos pacientes recebendo itraconazol e cetoconazol, respectivamente, responderam clinicamente e após 4 semanas de tratamento esta taxa aumentou para 93% em ambos os grupos.
Onicomicoses
Realizou-se um estudo envolvendo 182 pacientes tratados oralmente com itraconazol cápsulas duas vezes ao dia. A taxa de cura foi 90,9% em 55 dos pacientes com onicomicoses nas unhas das mãos e 80,3% em 127 pacientes com onicomicoses nas unhas dos pés e ambas ao mesmo tempo. A melhora do aspecto das infecções fúngicas foi de 98% e 96,5% para os pacientes com onicomicoses nos dedos das mãos e dos pés, respectivamente.
Histoplasmose
Realizou-se um estudo com 37 pacientes HIV negativos com histoplasmose pulmonar crônica (27 pacientes) ou histoplasmose extrapulmonar localizada ou disseminada (10 pacientes). A principal doença de base era a doença pulmonar obstrutiva crônica tratada com doses altas de itraconazol (200-400 mg diários) durante uma média de 9 meses. O sucesso da terapia foi observado em 81% dos pacientes. Todos os pacientes com a forma disseminada crônica, com envolvimento mediastinal ou nódulo parenquimatoso pulmonar, ou ambos, foram curados.
A eficácia de itraconazol foi avaliada em 27 pacientes adicionais portadores de AIDS com histoplasmose disseminada confirmada. Onze pacientes apresentavam reações sorológicas positivas. Os pacientes foram tratados com 200 mg diários (24 pacientes) ou 400 mg diários (3 pacientes) durante 6 meses e aqueles considerados curados após terapia de indução, foram mantidos com 100 mg/dia de itraconazol como terapia de supressão. Em geral, 85% dos pacientes responderam a terapia.
Esporotricose
Um total de 78 pacientes com esporotricose foi tratado com 100 mg/dia de itraconazol, durante uma média de 94 dias. A resposta clínica global para os pacientes avaliáveis foi de 100% para o tipo cutâneo (n = 32) e 90% para o tipo linfático (n = 39). Um de dois pacientes com esporotricose disseminada respondeu ao tratamento. Ao final do tratamento as culturas foram negativas em 93% dos pacientes com esporotricose cutânea e em 82% dos pacientes com esporotricose linfática.
Características farmacológicas
Farmacodinâmica
Mecanismo de ação
Estudos in vitro demonstraram que o itraconazol inibe a síntese do ergosterol em células fúngicas. O ergosterol é um componente vital da membrana celular dos fungos. A inibição da sua síntese tem como última consequência um efeito antifúngico.
Relação farmacocinética/farmacodinâmica
A relação farmacocinética/farmacodinâmica para itraconazol, e para os triazois em geral, é pouco compreendida.
Efeitos farmacodinâmicos
Microbiologia
O itraconazol, um derivado triazólico, apresenta um amplo espectro de ação. Para o itraconazol, foram estabelecidos pontos de corte por CLSI apenas para Candida spp. de infecções micóticas superficiais (CLSI M27-A2). Os pontos de corte pelo CLSI são os seguintes: sensível ? 0,125; sensível, dependente da dose 0,25-0,5 e resistente ? 1 mcg/mL. A interpretação de pontos de corte não foi estabelecida por CLSI para os fungos filamentosos.
Os pontos de corte de EUCAST para itraconazol foram estabelecidos para Aspergillus flavus, A. fumigatus, A. nidulans e A. terreus, e são os seguintes: sensível ? 1 mg/L, resistente > 2 mg/mL. Os pontos de corte de EUCAST ainda não foram estabelecidos para itraconazol e Candida spp.
Estudos in vitro demonstraram que o itraconazol inibe o crescimento de um amplo espectro de fungos patogênicos aos seres humanos em concentrações que variam geralmente entre ? mcg/mL. Estes incluem: Candida spp. (incluindo Candida albicans, Candida tropicalis, Candida parapsolosis, e Candida dubliniensis), Aspergillus spp., Blastomyces dermatitidis, Cladosporium spp., Coccidioides immitis, Cryptococcus neoformans, Geotrichum spp., Histoplasma spp., incluindo H. capsulatum, Paracoccidioides brasiliensis, Penicillium marneffei, Sporothrix shcenckii e Trichosporon spp. O itraconazol também apresentou atividade in vitro contra Epidermophyton floccosum, Fonsecaea spp., Malassezia spp., Microsporum spp., Pseudallescheria boydii, Trichophyton spp. e vários outros fungos e leveduras.
Candida krusei, Candida glabrata e Candida guillermondii são geralmente as espécies de Candida menos susceptíveis, sendo que algumas cepas isoladas demonstraram resistência inequívoca ao itraconazol in vitro.
Os principais tipos de fungos que não são inibidos pelo itraconazol são Zygomycetes (por exemplo, Rhizopus spp., Rhizomucor spp., Mucor spp. e Absidia spp.), Fusarium spp., Scedosporium spp. e Scopulariopsis spp.
A resistência aos azois parece se desenvolver lentamente e, frequentemente, é o resultado de diversas mutações genéticas. Os mecanismos que foram descritos são superexpressão de ERG11, que codifica a enzima alvo 14-alfa-demetilase, mutações pontuais no ERG11 que levam à diminuição da afinidade do alvo e/ou superexpressão do transportador resultando em aumento do efluxo. Foi observada resistência cruzada entre os membros da classe dos azois com Candida spp., embora a resistência para um membro da classe não necessariamente confira resistência para outros azois. Foram relatadas cepas resistentes ao itraconazol de Aspergillus fumigatus.
A eliminação do itraconazol do tecido cutâneo e ungueal é mais lenta que a do plasma. Assim, a resposta clínica e micológica ideal é alcançada 2 a 4 semanas após a descontinuação do tratamento das infecções cutâneas e 6 a 9 semanas após a descontinuação das infecções das unhas.
Farmacocinética
Características farmacocinéticas gerais
Os picos de concentração plasmática do itraconazol são atingidos 2 a 5 horas após administração oral. Como consequência da farmacocinética não linear, o itraconazol se acumula no plasma durante a administração de doses múltiplas. As concentrações no estado de equilíbrio são geralmente alcançadas em 15 dias, com valores de Cmáx de 0,5 mcg/mL, 1,1 mcg/mL e 2,0 mcg/mL que correspondem à administração oral de 100 mg uma vez ao dia, 200 mg uma vez ao dia e 200 mg duas vezes ao dia, respectivamente. Em geral, a meia-vida terminal do itraconazol varia de 16 a 28 horas após a dose única e aumenta para 34 a 42 horas com a administração repetida.
Uma vez terminado o tratamento, a concentração plasmática de itraconazol diminui para uma concentração quase indetectável em 7 a 14 dias, dependendo da dose e da duração do tratamento. Após a administração intravenosa, a depuração plasmática total média é de 278 mL/min. A depuração do itraconazol diminui em doses maiores devido ao mecanismo de saturação do seu metabolismo hepático.
Absorção
O itraconazol é rapidamente absorvido após a administração oral. Picos de concentração plasmática do fármaco inalterado são obtidos 2 a 5 horas após a administração de uma dose oral da cápsula. A biodisponibilidade oral absoluta observada de itraconazol é cerca de 55% e é máxima quando as cápsulas são ingeridas imediatamente após uma refeição completa.
A absorção das cápsulas de itraconazol está reduzida em indivíduos com acidez gástrica reduzida, tais como aqueles que estão tomando medicamentos conhecidos como supressores da secreção do ácido gástrico (por exemplo, antagonistas de receptor H2, inibidores da bomba de prótons) ou indivíduos com acloridria causada por certas doenças. Nestes indivíduos, a absorção de itraconazol sob condições de jejum é aumentada quando este medicamento é administrado com uma bebida ácida (como refrigerantes não dietéticos à base de cola). Quando as cápsulas de itraconazol são administradas em dose única de 200 mg em jejum, com refrigerante não dietético à base de cola, após o pré-tratamento com ranitidina, um antagonista de receptor H2; a absorção de itraconazol foi comparável àquela observada quando itraconazol foi administrado isoladamente.
A exposição ao itraconazol é menor com a formulação em cápsula em comparação à solução oral, quando a mesma dose do medicamento é administrada.
Distribuição
A maior parte do itraconazol disponível no plasma está ligada à proteína (99,8%), sendo a albumina a principal proteína de ligação (99,6% para o hidróxi-metabólito). Também há afinidade considerável por lipídios. Apenas 0,2% do itraconazol presente no plasma está na forma livre. O itraconazol está distribuído em um volume corpóreo aparentemente grande (> 700 L), sugerindo extensiva distribuição nos tecidos. As concentrações encontradas nos pulmões, rim, fígado, ossos, estômago, baço e músculos foram 2 a 3 vezes maiores do que as concentrações correspondentes no plasma, e a captação pelos tecidos queratinizados, particularmente na pele, foi até 4 vezes maior. As concentrações no líquor são muito menores do que no plasma, mas foi demonstrada eficácia contra infecções presentes no líquor.
Metabolismo
O itraconazol é extensivamente metabolizado no fígado, transformando-se em grande número de metabólitos. Como demonstrado nos estudos in vitro, a CYP3A4 é a principal enzima envolvida no metabolismo do itraconazol. O principal metabólito é o hidróxi-itraconazol, que apresenta, in vitro, uma atividade antifúngica comparável à do itraconazol. As concentrações plasmáticas deste metabólito são aproximadamente duas vezes àquelas do itraconazol.
Excreção
O itraconazol é excretado principalmente como metabólitos inativos na urina (35%) e nas fezes (54%) dentro de uma semana após a administração de uma dose de solução oral. A excreção renal do itraconazol e do metabólito ativo hidróxi-itraconazol representa menos de 1% de uma dose intravenosa. Com base em uma dose oral marcada radioativamente, a excreção fecal do medicamento inalterado varia de 3% a 18% da dose. Como a redistribuição do itraconazol a partir dos tecidos queratinizados é aparentemente desprezível, a eliminação do itraconazol destes tecidos está relacionada à regeneração epidérmica. Ao contrário do plasma, a concentração na pele permanece por 2 a 4 semanas após o término de um tratamento de 4 semanas de duração e na queratina das unhas (onde o itraconazol pode ser detectado já com uma semana de tratamento) por, pelo menos, seis meses após o final de um tratamento de 3 meses.
Populações especiais
Insuficiência hepática
O itraconazol é predominantemente metabolizado pelo fígado. Um estudo de farmacocinética foi conduzido em 6 indivíduos saudáveis e 12 pacientes com cirrose, que receberam uma dose única de 100 mg de itraconazol na forma de cápsula. Uma redução estatisticamente significativa na Cmáx média (47%) e aumento de duas vezes na meia-vida de eliminação (37 ± 17 horas versus 16 ± 5 horas) do itraconazol foram observados em pacientes com cirrose comparado aos indivíduos saudáveis. Entretanto, a exposição geral ao itraconazol baseada na AUC foi similar em pacientes com cirrose e indivíduos saudáveis. Dados sobre o uso prolongado de itraconazol em pacientes com cirrose não estão disponíveis.
Insuficiência renal
Dados limitados estão disponíveis sobre o uso oral de itraconazol em pacientes com insuficiência renal. Um estudo de farmacocinética usando uma dose única de 200 mg de itraconazol (quatro cápsulas de 50 mg) foi conduzido em três grupos de pacientes com insuficiência renal (uremia: n=7; hemodiálise: n=7 e diálise peritoneal ambulatorial contínua: n=5). Em indivíduos urêmicos, com depuração média de creatinina de 13 mL/min x 1,73 m2, a exposição baseada na AUC foi ligeiramente reduzida em comparação aos parâmetros da população normal. Este estudo não demonstrou nenhum efeito significativo da hemodiálise ou da diálise peritoneal ambulatorial contínua sobre a farmacocinética do itraconazol (Tmáx, Cmáx e AUC0-8h). Os perfis de concentração plasmática versus tempo mostraram ampla variação entre os indivíduos nos três grupos.
Após uma dose intravenosa única, as meias-vidas terminais médias do itraconazol em pacientes com insuficiência renal leve (definida neste estudo como depuração de creatinina = 50-79 mL/min), moderada (definida neste estudo como depuração de creatinina = 20-49 mL/min) e grave (definida neste estudo como depuração de creatinina < 20 mL/min) foram semelhantes àquelas de indivíduos saudáveis (variação de média de 42-49 horas versus 48 horas em pacientes com comprometimento renal e indivíduos saudáveis, respectivamente).
A exposição global ao itraconazol, baseada na AUC, diminuiu em aproximadamente 30% e 40% em pacientes com insuficiência renal moderada e grave, respectivamente, em comparação aos indivíduos com função renal normal.
Não há dados disponíveis em pacientes com comprometimento renal durante o uso de itraconazol a longo prazo. A diálise não tem efeito na meia-vida ou na depuração do itraconazol ou hidróxi-itraconazol.
População pediátrica
São limitados os dados farmacocinéticos disponíveis sobre o uso de itraconazol na população pediátrica. Estudos de farmacocinética clínica em crianças e adolescentes com idades entre 5 meses e 17 anos foram realizados com cápsulas de itraconazol, solução oral ou formulação intravenosa. Doses individuais com a cápsula e formulação em solução oral variaram de 1,5 a 12,5 mg/kg/dia, administradas uma vez ao dia ou duas vezes ao dia. A formulação intravenosa foi administrada tanto como uma única infusão de 2,5 mg/kg, ou uma infusão de 2,5 mg/kg administrada uma vez ao dia ou duas vezes ao dia. Para a mesma dose diária, a administração duas vezes ao dia em comparação à administração uma vez ao dia produziu pico e concentrações comparáveis à dose única diária em adultos. Não foi observada relação significativa entre a idade e a AUC de itraconazol e depuração corporal total, enquanto foram observadas fracas associações entre idade e volume de distribuição, Cmáx e taxa de eliminação terminal de itraconazol. A depuração aparente e o volume de distribuição de itraconazol parecem estar relacionados ao peso.
Cuidados de Armazenamento
ONDE, COMO E POR QUANTO TEMPO POSSO GUARDAR ESTE MEDICAMENTO Traxonol deve ser mantido em temperatura ambiente (15ºC a 30ºC), protegido da luz e umidade Número de lote e datas de fabricação e validade: vide embalagem Não use medicamento com o prazo de validade vencido Guarde-o em sua embalagem original Características físicas e organolépticas: Traxonol apresenta-se na forma de cápsula dura, composta por 2 (duas) partes, sendo uma rosa transparente e a outra azul transparente Antes de usar, observe o aspecto do medicamento Caso ele esteja no prazo de validade e você observe alguma mudança no aspecto, consulte o farmacêutico para saber se poderá utilizá-lo TODO MEDICAMENTO DEVE SER MANTIDO FORA DO ALCANCE DAS CRIANÇAS 6